Ακόμα και σήμερα, οι γιατροί δεν μπορούν να απαντήσουν με 100% βεβαιότητα γιατί η εγκυμοσύνη αρχίζει να αναπτύσσεται έξω από την κοιλότητα της μήτρας, σε συνθήκες που δεν είναι άνετες για την εμφύτευση ωαρίων. Ένα έμβρυο που συνδέεται με τη σάλπιγγα, το τοίχωμα των ωοθηκών ή άλλο κοιλιακό όργανο είναι καταδικασμένο σε θάνατο. Αλλά οι συνέπειες μιας έκτοπης εγκυμοσύνης δεν είναι λιγότερο επικίνδυνες για μια γυναίκα.
Αυτή η κατάσταση είναι μια από τις πιο σοβαρές παθολογίες στη γυναικολογία και εάν δεν γίνει έγκαιρα αντιληπτή, μπορεί να προκαλέσει σοβαρές επιπλοκές - από την ανάπτυξη εσωτερικής αιμορραγίας, επώδυνο σοκ μέχρι το θάνατο της γυναίκας. Κάθε χρόνο, το 3 με 4% των γυναικών στη χώρα μας πεθαίνουν από έκτοπη κύηση.
Στην πράξη, οι περιπτώσεις έκτοπης εγκυμοσύνης είναι αρκετά σπάνιες: μόνο το 2% του συνόλου. Ποιες είναι οι αιτίες και οι συνέπειες της έκτοπης κύησης; Μπορεί να διαφέρουν και είναι πολύ δύσκολο να προσδιοριστεί ακριβώς τι έπαιξε καθοριστικό ρόλο σε κάθε συγκεκριμένη περίπτωση.
Υπάρχουν όμως αρκετοί προδιαθεσικοί παράγοντες που, σύμφωνα με τους γιατρούς, μπορούν να προκαλέσουν έκτοπη κύηση:
- Προκλητικές αμβλώσεις, ειδικά αν μιλάμε για διακοπή της πρώτης κιόλας εγκυμοσύνης ή επαναλαμβανόμενες αμβλώσεις.
- Μια φλεγμονώδης διαδικασία στα όργανα της πυέλου, η οποία προκαλεί συμφύσεις και κυκλικές αλλαγές στις σάλπιγγες. Αυτό συνήθως προκαλείται από σεξουαλικά μεταδιδόμενα νοσήματα.
- Ιστορικό χειρουργικών επεμβάσεων στα όργανα του αναπαραγωγικού συστήματος.
- Νεοπλάσματα των ωοθηκών και της μήτρας, καλοήθη και κακοήθη.
- Ενδομήτρια αντισύλληψη: η χρήση προκαλεί συχνά φλεγμονώδεις αλλαγές στη μήτρα και στα πυελικά όργανα.
- Ώριμη ηλικία: σε γυναίκες άνω των 35 ετών, οι σεξουαλικές λειτουργίες αρχίζουν να εξασθενούν, η λειτουργία των ωοθηκών σταδιακά επιδεινώνεται, ο αριθμός των ωορρηξιών μειώνεται και η περισταλτικότητα των σαλπίγγων επιβραδύνεται.
- Νεαρή ηλικία: σε γυναίκες κάτω των 18 ετών, το αναπαραγωγικό σύστημα δεν είναι πλήρως διαμορφωμένο, για παράδειγμα: οι σάλπιγγες είναι ακόμη πολύ στενές και κυρτές, επομένως η κίνηση του ωαρίου μέσα από αυτές μπορεί να είναι δύσκολη.
- Γενετικός παράγοντας, συγγενείς ανωμαλίες της δομής των οργάνων του αναπαραγωγικού συστήματος.
- Παθήσεις του βλαστικού-αγγειακού και ενδοκρινικού συστήματος.
- Ανεπαρκής δραστηριότητα σπέρματος.
- Ψυχοσυναισθηματικός παράγοντας, χρόνιο στρες, σωματική δραστηριότητα.
- Κάπνισμα.
Με βάση τους παρατιθέμενους παράγοντες κινδύνου, μπορούμε να συμπεράνουμε ότι στις περισσότερες περιπτώσεις έκτοπης κύησης, η αιτία έγκειται στη διαταραχή της βατότητας των σαλπίγγων. Η παρουσία ενός ή ενός συνδυασμού πολλών προδιαθεσικών παραγόντων που συμβάλλουν στην εμφάνιση αυτής της παθολογίας είναι επαρκής λόγος για να επικοινωνήσετε με έναν ειδικό όταν εντοπιστούν τα πρώτα σημάδια εγκυμοσύνης. Αλλά, φυσικά, είναι καλύτερο να συμβουλευτείτε έναν γιατρό στο στάδιο του σχεδιασμού.
Πόσο νωρίς εντοπίζεται μια έκτοπη κύηση;
Τις περισσότερες φορές, η παθολογία ανακαλύπτεται αφού το ίδιο το γεγονός της διακοπής της εγκυμοσύνης συμβαίνει με τη μορφή μιας ολοκληρωμένης σαλπιγγικής άμβλωσης. Αυτό συμβαίνει σε διαφορετικά στάδια κύησης, αλλά συνήθως όχι αργότερα από 4-6 εβδομάδες. Εάν η εγκυμοσύνη συνεχίσει να αναπτύσσεται περαιτέρω, αλλά κατά την υπερηχογραφική εξέταση δεν υπάρχει έμβρυο στην κοιλότητα της μήτρας, τότε ανιχνεύεται ο πιθανός έκτοπος εντοπισμός της εντός των επόμενων 21-28 ημερών.
Μερικές φορές η εγκυμοσύνη αναπτύσσεται στο εμβρυϊκό κέρας της μήτρας, οπότε θα τερματιστεί πολύ αργότερα - στην περίοδο από 10 έως 16 εβδομάδες.
Συμπτώματα
Όπως κάθε φυσιολογική εγκυμοσύνη, μια έκτοπη κύηση ξεκινά με τα ίδια συμπτώματα που χαρακτηρίζουν τις περισσότερες γυναίκες: έλλειψη εμμήνου ρύσεως, ναυτία, αλλαγές στη γεύση και την όρεξη, αδυναμία, υπνηλία και ένταση στους μαστικούς αδένες. Ένα τεστ εγκυμοσύνης θα δείξει επίσης θετικό αποτέλεσμα, αλλά οι γιατροί επιμένουν ότι οι ρίγες στο τεστ θα είναι λιγότερο φωτεινές από το συνηθισμένο.

Μετά από κάποιο χρονικό διάστημα, μεταξύ 3 και 8 εβδομάδων εγκυμοσύνης, η γυναίκα βιώνει τα πρώτα συμπτώματα προβλήματος, υποδεικνύοντας την εμφύτευση του εμβρύου έξω από την κοιλότητα της μήτρας.
Αυτά περιλαμβάνουν:
- κοιλιακό άλγος κράμπας ή κοπής.
- αιματηρή ή αιματηρή έκκριση από το γεννητικό σύστημα ποικίλης έντασης.
- χλωμό δέρμα και βλεννογόνους.
- μειωμένη αρτηριακή πίεση?
- αδύναμος παλμός?
- λιποθυμική κατάσταση?
- απώλεια συνείδησης λόγω επώδυνου σοκ.
Σε αυτή την περίπτωση, είναι σημαντικό να συμβουλευτείτε έναν γιατρό για ιατρική βοήθεια το συντομότερο δυνατό.
Διαγνωστικά
Εάν μια γυναίκα παρατηρήσει ανεξάρτητα τα συμπτώματα μιας έκτοπης εγκυμοσύνης και τα αναφέρει στον γιατρό, μπορεί να συνταγογραφήσει μια ολοκληρωμένη διαγνωστική εξέταση, η οποία θα καθορίσει με ακρίβεια την κατάσταση του ασθενούς και θα λάβει έγκαιρα μέτρα που αποσκοπούν στην πρόληψη των συνεπειών μιας έκτοπης εγκυμοσύνης.
Έτσι, το σύμπλεγμα των διαγνωστικών διαδικασιών περιλαμβάνει:
- Εξέταση αίματος για hCG - σε περίπτωση έκτοπης εγκυμοσύνης, το επίπεδο της χοριακής ορμόνης θα είναι κάτω από το κανονικό.
- Μια υπερηχογραφική εξέταση που μπορεί να ανιχνεύσει την προσκόλληση ενός εμβρύου έξω από τη μήτρα από την 5η εβδομάδα σύλληψης. Το υπερηχογράφημα πραγματοποιείται αυστηρά σε φόντο άδειας κύστης και στομάχου χρησιμοποιώντας διακολπικό αισθητήρα.
- - η πιο ακριβής μέθοδος που επιτρέπει, χρησιμοποιώντας ένα άκαμπτο ενδοσκόπιο, την προσεκτική εξέταση της κοιλιακής κοιλότητας για την παρουσία έκτοπης εγκυμοσύνης. Εκτός από μια γρήγορη και ακριβή διάγνωση, η λαπαροσκόπηση για έκτοπη κύηση αποτρέπει τις απειλητικές για τη ζωή συνέπειες. Εάν έχει επιβεβαιωθεί η παρουσία ανάπτυξης εγκυμοσύνης έξω από τη μήτρα, ο γιατρός μπορεί να επιλέξει αμέσως ήπιες χειρουργικές τακτικές.
Η ακριβής και έγκαιρη διάγνωση σάς επιτρέπει να αποφύγετε τις συνέπειες μετά από μια έκτοπη εγκυμοσύνη, για παράδειγμα, μια απειλή για τη ζωή μιας γυναίκας. Η συμμόρφωση με τις συστάσεις του γιατρού και η επαρκής θεραπεία αποτελούν εγγύηση για τη διατήρηση της υγείας του ασθενούς.
Θεραπεία
Η αποτελεσματικότητα της θεραπείας εξαρτάται άμεσα από τη διάρκεια της εγκυμοσύνης και από τη στιγμή που η γυναίκα ήρθε στον γιατρό. Εάν αντιμετωπιστεί έγκαιρα, ο σωλήνας μπορεί να σωθεί και το έμβρυο μπορεί να αφαιρεθεί χωρίς μεγάλη παρέμβαση στα αναπαραγωγικά όργανα. Σε αυτή την περίπτωση, χρησιμοποιείται λαπαροσκόπηση, οι συνέπειες μετά από μια έκτοπη εγκυμοσύνη στην οποία είναι ελάχιστες, και επίσης σας επιτρέπει να τερματίσετε την εγκυμοσύνη χωρίς χειρουργική επέμβαση.
Αλλά πιο συχνά, οι γυναίκες μεταφέρονται επειγόντως στο νοσοκομείο με ασθενοφόρο με το γεγονός ότι μια έκτοπη εγκυμοσύνη έχει ήδη τερματιστεί. Σε αυτή την περίπτωση, η πιθανότητα μιας ασφαλούς επέμβασης ελαχιστοποιείται, αφού πρώτα από όλα οι γιατροί πρέπει να σώσουν τη ζωή της ασθενούς και όχι την αναπαραγωγική της υγεία.
Συνέπειες
Η ρήξη της σάλπιγγας είναι μια σοβαρή και πιο συχνή συνέπεια μιας έκτοπης κύησης. Προκαλεί εσωτερική αιμορραγία και έντονο σοκ πόνου σε μια γυναίκα. Μετά από ρήξη οργάνου δημιουργείται πραγματική απειλή για τη ζωή της. Για την αποφυγή τέτοιων εξελίξεων, είναι σημαντικό να συμβουλευτείτε γιατρό με τα πρώτα σημάδια προβλήματος προκειμένου να λάβετε έγκαιρη διαγνωστική και θεραπευτική βοήθεια.

Είναι η δεύτερη πιο σοβαρή συνέπεια της έκτοπης κύησης. Ο κίνδυνος υπογονιμότητας κατά τη διάρκεια χειρουργικής επέμβασης που στοχεύει στις συνέπειες μιας έκτοπης εγκυμοσύνης είναι αρκετά υψηλός (30% των περιπτώσεων), καθώς κατά τη διάρκεια της επέμβασης ο γιατρός αναγκάζεται να αφαιρέσει από ένα έως πολλά όργανα του αναπαραγωγικού συστήματος της γυναίκας. Η επαναλαμβανόμενη έκτοπη κύηση είναι επίσης συνέπεια σε αυτή την περίπτωση. Το 20% των γυναικών το βιώνουν.
Εγκυμοσύνη μετά από έκτοπη
Μετά από μια έκτοπη εγκυμοσύνη, ο προγραμματισμός μιας νέας θα πρέπει να ξεκινήσει προσεκτικά και υπό την επίβλεψη γιατρού. Σύμφωνα με στατιστικά στοιχεία, η πιθανότητα να μείνετε έγκυος κανονικά και να φέρετε ένα παιδί είναι κοντά στο 50%, δηλαδή, κάθε δεύτερη γυναίκα έχει μεγάλες πιθανότητες να βρει την ευτυχία της μητρότητας, παρά την προηγούμενη αποτυχία.
Στο υπόλοιπο 50%, τα στατιστικά στοιχεία είναι αδυσώπητα: το 20% των γυναικών βιώνουν επαναλαμβανόμενη έκτοπη κύηση και το 30% βιώνουν επίμονη υπογονιμότητα. Φυσικά, αυτοί οι αριθμοί δεν φαίνονται πολύ καθησυχαστικοί, αλλά υπάρχουν πιθανότητες, επομένως πρέπει να προετοιμαστείτε προσεκτικά και διεξοδικά για την έναρξη μιας νέας εγκυμοσύνης.
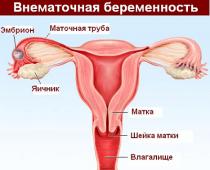
Τι είδους εγκυμοσύνη λοιπόν θεωρείται έκτοπη; Μια έκτοπη εγκυμοσύνη συμβαίνει όταν το γονιμοποιημένο ωάριο προσκολλάται και αρχίζει να αναπτύσσεται όχι στην κοιλότητα της μήτρας, αλλά σε άλλα όργανα - την ωοθήκη, τη σάλπιγγα, την κοιλιακή κοιλότηταΚαι. Σε αυτή την περίπτωση, η γέννηση ενός μωρού είναι αδύνατη.
Αιτίες έκτοπης εγκυμοσύνης
Γιατί ένα γονιμοποιημένο ωάριο παρεκκλίνει από την προβλεπόμενη πορεία του, βγαίνει εκτός πορείας και προσκολλάται σε λάθος μέρος;
Η κύρια και κύρια αιτία της έκτοπης κύησης είναι οι σάλπιγγες, που δεν μπορούν να εκτελέσουν τις λειτουργίες τους - να εξασφαλίσουν τη διέλευση ενός γονιμοποιημένου ωαρίου στην κοιλότητα της μήτρας. Φλεγμονώδεις ή μολυσματικές ασθένειες των γεννητικών οργάνων, οι αμβλώσεις και ο τοκετός που περιπλέκονται από τη φλεγμονώδη διαδικασία ευθύνονται συχνότερα για αυτό. Η βλεννογόνος μεμβράνη των σαλπίγγων διογκώνεται, οι πτυχές της κολλάνε μεταξύ τους, οι σωλήνες παραμορφώνονται και χάνουν την ικανότητά τους να συστέλλονται και επομένως «σπρώχνουν» το γονιμοποιημένο ωάριο στην κοιλότητα της μήτρας.
Μια άλλη αιτία της έκτοπης εγκυμοσύνης είναι η βρεφική ηλικία. Μιλούν για αυτό εάν οι σάλπιγγες είναι επιμήκεις, ελικοειδής, με στενό αυλό. Συνήθως, τέτοιοι σωλήνες συστέλλονται ασθενώς. Οι φυσιολογικά αναπτυγμένοι, υγιείς σωλήνες πρέπει να συστέλλονται πολύ ενεργά για να μετακινήσουν το γονιμοποιημένο ωάριο στη μήτρα. Επιπλέον, μέσα σε αυστηρά καθορισμένο χρονικό πλαίσιο. Πράγματι, σε ένα ορισμένο στάδιο ανάπτυξης, εμφανίζονται λάχνες στο αυγό, με τη βοήθεια των οποίων προσκολλάται και αρχίζει να λαμβάνει μια σταθερή παροχή αίματος και θρεπτικών συστατικών. Και αν ο σωλήνας είναι «καθυστερημένος» με τη συστολή του ή συστέλλεται ασθενώς, αυτή η προσάρτηση θα συμβεί σε λάθος μέρος.
Είναι επίσης απαραίτητο να ληφθεί υπόψη παράγοντες κινδύνου για την ανάπτυξη έκτοπης εγκυμοσύνης: συμφύσεις στη λεκάνη, η εμφάνιση των οποίων προκαλείται από φλεγμονώδεις ασθένειες όπως η γονόρροια και τα χλαμύδια, καθώς και μια ασθένεια όπως η ενδομητρίωση των εξωτερικών γεννητικών οργάνων.
Η θεραπεία αυτών των παθήσεων πρέπει να λαμβάνεται πολύ σοβαρά υπόψη, γιατί μια έκτοπη εγκυμοσύνη είναι πολύ επικίνδυνη για την υγεία, ακόμη και τη ζωή μιας γυναίκας. Εκεί αρχίζει να αναπτύσσεται ένα γονιμοποιημένο ωάριο που έχει σταματήσει και έχει προσκολληθεί στη σάλπιγγα, το οποίο αργά ή γρήγορα θα οδηγήσει σε αύξηση της διαμέτρου του σωλήνα. Δεδομένου ότι η σάλπιγγα δεν έχει σχεδιαστεί για τέτοιο φορτίο, όταν το τέντωμα γίνεται κρίσιμο, το κέλυφός της μπορεί να σπάσει. Αίμα, βλέννα και γονιμοποιημένο ωάριο θα εισέλθουν στην κοιλιακή κοιλότητα και θα ξεκινήσει η μόλυνση. Και αυτή είναι μια άμεση απειλή περιτονίτιδας. Επιπλέον, η βλάβη στα αιμοφόρα αγγεία οδηγεί σε μαζική εσωτερική αιμορραγία. Αυτός είναι ο λόγος για τον οποίο, με τα πρώτα συμπτώματα του προβλήματος, θα πρέπει να ζητήσετε αμέσως συμβουλές από έναν μαιευτήρα-γυναικολόγο.
Σημεία (συμπτώματα) έκτοπης εγκυμοσύνης

Ορισμένα σημάδια δείχνουν πάντα πρόβλημα. Η υποψία για έκτοπη κύηση γίνεται όταν εμφανιστούν συμπτώματα που ενοχλούν τη γυναίκα. Πρέπει οπωσδήποτε να δώσετε προσοχή σε τυχόν πόνους στην κάτω κοιλιακή χώρα κατά τα αρχικά στάδια της εγκυμοσύνης - αυτά είναι τα πιο κοινά συμπτώματα της έκτοπης εγκυμοσύνης. Συνήθως ο πόνος γίνεται αισθητός στη μία πλευρά της κοιλιάς, αλλά μερικές φορές μπορεί να πονέσει και στη μέση της κοιλιάς. Ο πόνος εμφανίζεται συχνά κατά την αλλαγή της θέσης του σώματος και εντείνεται κατά το περπάτημα και τη στροφή του σώματος.
Η περίοδος κατά την οποία εμφανίζονται τέτοια σημάδια έκτοπης εγκυμοσύνης εξαρτάται από το πού ακριβώς είναι συνδεδεμένο το γονιμοποιημένο ωάριο. Εάν βρίσκεται στο ευρύτερο τμήμα του σωλήνα, τότε οι οδυνηρές αισθήσεις θα έρθουν αργότερα - περίπου την 8η εβδομάδα γέννησης του μωρού, εάν στο στενό μέρος του σωλήνα - μπορείτε να υποψιαστείτε ότι η εγκυμοσύνη είναι έκτοπη νωρίτερα, ήδη στις την 5η-6η εβδομάδα. Εάν η έκτοπη κύηση είναι κοιλιακή, τότε τα συμπτώματα θα εμφανιστούν περίπου μετά την τέταρτη εβδομάδα της εγκυμοσύνης. Αλλά εάν το γονιμοποιημένο ωάριο είναι προσκολλημένο στον τράχηλο, μπορεί να μην υπάρχουν συμπτώματα και η ίδια η έκτοπη εγκυμοσύνη μπορεί να μείνει απαρατήρητη για μεγάλο χρονικό διάστημα.
Σημάδια έκτοπης εγκυμοσύνης στα πρώτα στάδια- Αυτό είναι επίσης αιματηρή έκκριση. Η εμμηνόρροια κατά τη διάρκεια μιας έκτοπης εγκυμοσύνης με τη συνήθη έννοια για εμάς, καθώς και με τη συνήθη "ενδιαφέρουσα" θέση, είναι αδύνατη. Εξάλλου, κατά τη διάρκεια οποιασδήποτε εγκυμοσύνης, τα ορμονικά επίπεδα αλλάζουν. Έτσι, η κηλίδωση, την οποία πολλές γυναίκες μπερδεύουν ως αιμορραγία κατά την περίοδο, θα πρέπει να είναι μια κόκκινη σημαία. Προκύπτουν λόγω του διαχωρισμού της λειτουργικής στιβάδας του ενδομητρίου της μήτρας και βγαίνουν με τη μορφή σκούρων εκκρίσεων παρόμοιας συνοχής με τον κατακάθιο καφέ. Ταυτόχρονα, συνοδεύονται από ενοχλητικό πόνο στην κάτω κοιλιακή χώρα. Σε κάθε περίπτωση, η έκκριση κατά τη διάρκεια μιας έκτοπης κύησης διαφέρει από την έμμηνο κύηση.
Αλλα συμπτώματα έκτοπης εγκυμοσύνης: λιποθυμία, ζάλη, απότομη πτώση της αρτηριακής πίεσης.
Όλα αυτά τα εύγλωττα συμπτώματα εμφανίζονται μόνο μετά από καθυστέρηση της εμμήνου ρύσεως. Δεν παρατηρούνται έντονα σημάδια έκτοπης εγκυμοσύνης πριν από την απώλεια περιόδου. Όπως και με την κανονική εγκυμοσύνη, μια γυναίκα μπορεί να παρουσιάσει διόγκωση του μαστού και η διάθεσή της μπορεί να αλλάζει συχνά, αλλά δεν θα υπάρχουν προειδοποιητικά συμπτώματα. Δεν πρέπει να βασίζεστε ούτε στη βασική θερμοκρασία. Η βασική θερμοκρασία κατά τη διάρκεια μιας έκτοπης εγκυμοσύνης θα είναι, όπως και σε μια φυσιολογική εγκυμοσύνη, πάνω από 37°C. Μόνο μια ελαφρά πτώση της βασικής θερμοκρασίας σε τουλάχιστον 36,9°C μπορεί να υποδηλώνει κάποιο κίνδυνο. Αυτό το φαινόμενο δείχνει ότι η παραγωγή της ορμόνης της εγκυμοσύνης προγεστερόνη έχει μειωθεί. Τι μπορεί να συμβεί όχι μόνο με μια έκτοπη κύηση, αλλά και με μια παγωμένη, καθώς και με την απειλή της αυθόρμητης διακοπής της εγκυμοσύνης, δηλαδή με τον κίνδυνο αποβολής.
Το συμπέρασμα υποδηλώνει από μόνο του: είναι αδύνατο να προσδιοριστεί ανεξάρτητα εάν η εγκυμοσύνη αναπτύσσεται κανονικά. Όλα αυτά τα συμπτώματα μπορεί επίσης να εμφανιστούν με άλλες διαταραχές στην ανάπτυξη του αγέννητου μωρού. Έτσι, όταν δείτε τις πολυπόθητες δύο γραμμές στο τεστ, θα πρέπει να κάνετε αμέσως μια επίσκεψη στον γιατρό.
Τεστ έκτοπης εγκυμοσύνης και εγκυμοσύνης

Δυστυχώς, όπως έχουμε ήδη πει, είναι αδύνατο να προσδιορίσουμε στο σπίτι εάν η εγκυμοσύνη εξελίσσεται σύμφωνα με το σχέδιο της φύσης. Γεγονός είναι ότι ένα τεστ εγκυμοσύνης στο σπίτι, εάν έχει γίνει γονιμοποίηση του ωαρίου και έχει εμφυτευτεί, θα δείξει δύο ρίγες τόσο στην εξωμήτρια όσο και στην φυσιολογική κύηση. Εξάλλου - Τα αρχικά συμπτώματα θα είναι τα ίδια όπως κατά τη διάρκεια μιας κανονικά αναπτυσσόμενης εγκυμοσύνης.
Είναι αλήθεια ότι μερικές φορές με μια έκτοπη εγκυμοσύνη το τεστ δείχνει μια αδύναμη δεύτερη γραμμή. Αυτό συμβαίνει επειδή κατά τη διάρκεια μιας έκτοπης εγκυμοσύνης, το επίπεδο της hCG - ανθρώπινης χοριακής γοναδοτροπίνης, ή, όπως ονομάζεται επίσης, της ορμόνης εγκυμοσύνης, κατά κανόνα, αυξάνεται πιο αργά και το επίπεδό της είναι αρχικά χαμηλότερο από ό,τι κατά τη διάρκεια μιας κανονικά αναπτυσσόμενης εγκυμοσύνης.
HCG για έκτοπη κύηση
Το πιο ενδιαφέρον είναι ότι κατά τη διάρκεια μιας έκτοπης εγκυμοσύνης, δεν αυξάνεται μόνο η βασική θερμοκρασία, αλλά και το επίπεδο της hCG. Αυτή η ορμόνη εγκυμοσύνης, που ονομάζεται ανθρώπινη χοριακή γοναδοτροπίνη, παράγεται από κύτταρα χορίου (τη μεμβράνη του εμβρύου). Επομένως, κατά τη διάρκεια οποιασδήποτε εγκυμοσύνης, το επίπεδό της θα είναι αυξημένο. Και είναι το υψηλό επίπεδο αυτής της ορμόνης στα ούρα που αλλάζει το χρώμα των λωρίδων στο τεστ στο σπίτι.
Αλλά μπορείτε ακόμα να υποψιάζεστε ότι κάτι δεν πάει καλά. Για να γίνει αυτό, πρέπει να δώσετε αίμα από μια φλέβα για να ελέγξετε το επίπεδο της ορμόνης που ήδη αναφέρθηκε. Επιπλέον, σε αντίθεση με τα ούρα, το επίπεδο της hCG στο αίμα στην περίπτωση της εγκυμοσύνης αυξάνεται ακόμη και με μία ημέρα καθυστέρηση στην έμμηνο ρύση. Και το επίπεδο της hCG κατά τη διάρκεια μιας έκτοπης εγκυμοσύνης είναι ελαφρώς χαμηλότερο από αυτό που συμβαίνει κατά τη διάρκεια μιας κανονικά αναπτυσσόμενης εγκυμοσύνης. Σημειώστε μια ακόμη ιδιότητα της hCG: το επίπεδό της κατά τη διάρκεια της φυσιολογικής εγκυμοσύνης διπλασιάζεται κάθε δύο ημέρες. Το αποτέλεσμα της hCG κατά τη διάρκεια μιας έκτοπης εγκυμοσύνης απέχει πολύ από αυτό, καθώς η hCG κατά τη διάρκεια μιας έκτοπης εγκυμοσύνης δεν παρουσιάζει τέτοια δυναμική ανάπτυξης. Έτσι, αν παρακολουθείτε προσεκτικά τους δείκτες αυτής της ορμόνης, μπορείτε ακόμα να υποψιάζεστε παραβιάσεις και, όντας επιφυλακτικοί, να βγάλετε προκαταρκτικά συμπεράσματα με βάση έμμεσα «αποδεικτικά στοιχεία».
Πώς να εντοπίσετε μια έκτοπη εγκυμοσύνη στα αρχικά στάδια

Τόσο η αδύναμη δεύτερη γραμμή σε μια εξέταση στο σπίτι όσο και ο προσδιορισμός του επιπέδου της hCG στο αίμα και η παρακολούθηση της δυναμικής της ανάπτυξής της είναι μόνο έμμεσα σημάδια μιας έκτοπης εγκυμοσύνης. Τελικά και αμετάκλητα συμπεράσματα μπορούν να εξαχθούν μόνο μετά από υπερηχογραφική εξέταση.
Υπάρχουν διάφοροι τύποι υπερήχων των γεννητικών οργάνων. Μπορούν να εξεταστούν χρησιμοποιώντας έναν κολπικό αισθητήρα και έναν αισθητήρα που βρίσκεται στην μπροστινή επιφάνεια της κοιλιάς. Η εξέταση με χρήση ενδοκολπικού αισθητήρα δίνει πιο ακριβή αποτελέσματα. Θα «δει» την ανώμαλη προσκόλληση του γονιμοποιημένου ωαρίου ήδη στις 5-6 εβδομάδες.
Ωστόσο, εάν η περίοδος είναι πολύ σύντομη, για μεγαλύτερη αυτοπεποίθηση, ο γιατρός μπορεί να συστήσει να κάνετε άλλο υπερηχογράφημα στις 8-9 εβδομάδες. Και τότε δεν μπορούν να υπάρξουν άλλα λάθη. Εάν, κατά τη διάρκεια θετικών τεστ εγκυμοσύνης, ο κολπικός αισθητήρας δεν εντοπίσει γονιμοποιημένο ωάριο στη μήτρα, ο γιατρός θα πει με βεβαιότητα ότι η εγκυμοσύνη είναι έκτοπη.
Έτσι στο ερώτημα σε ποιο στάδιο μπορεί να προσδιοριστεί μια έκτοπη κύηση, υπάρχει μια ακριβής απάντηση: στις 6-9 εβδομάδες κύησης. Είναι κατά τη διάρκεια αυτής της περιόδου που μια γυναίκα συμβουλεύεται για πρώτη φορά έναν γιατρό για την εγκυμοσύνη της, υποβάλλεται στον πρώτο υπέρηχο και λαμβάνει την κατάλληλη διάγνωση.
Λειτουργία: έκτοπη κύηση

Υπάρχει μόνο ένας τρόπος αντιμετώπισης μιας έκτοπης εγκυμοσύνης - η χειρουργική επέμβαση. Για το λόγο αυτό, στην παραμικρή υποψία τέτοιας διάγνωσης, ο γιατρός προτείνει νοσηλεία στη γυναίκα. Το να το αρνηθείς σημαίνει να βάλεις τη ζωή σου σε σοβαρό κίνδυνο. Εξετάστε μια ακόμη περίσταση: όσο νωρίτερα γίνει η διάγνωση, τόσο πιο ήπιες μέθοδοι θα είναι οι γιατροί σε θέση να τερματίσουν μια έκτοπη κύηση.
Η πιο ανθρώπινη μέθοδος παραμένει μια τόσο χαμηλού τραυματισμού μέθοδος όπως η λαπαροσκόπηση. Η έκτοπη κύηση τερματίζεται και τα γύρω όργανα και ιστοί πρακτικά δεν έχουν υποστεί βλάβη, μειώνοντας έτσι σημαντικά τον κίνδυνο σχηματισμού συμφύσεων και ουλών. Συμβαίνει ότι με τη βοήθεια της λαπαροσκόπησης είναι δυνατό, με τον ίδιο τρόπο όπως και με μια μίνι έκτρωση, να "ρουφήξετε" το γονιμοποιημένο ωάριο. Είναι σημαντικό η λαπαροσκόπηση κατά τη διάρκεια της έκτοπης εγκυμοσύνης να σας επιτρέπει να διατηρήσετε τους σωλήνες, οι οποίοι συνεχίζουν να εκτελούν τις λειτουργίες τους μετά την επέμβαση. Αυτό σημαίνει ότι η πιθανότητα μιας γυναίκας να μείνει έγκυος είναι πολύ μεγαλύτερη από ό,τι με τη συμβατική χειρουργική επέμβαση στην κοιλιά.
Έκτοπη κύηση: συνέπειες
Όσον αφορά την ίδια την επέμβαση, υπάρχουν αρκετές επιλογές για την έκβασή της. Εάν το ωάριο είναι προσκολλημένο στον σωλήνα, τότε η σάλπιγγα κόβεται μέσω μιας τομής στο κοιλιακό τοίχωμα και το «χαμένο» έμβρυο αφαιρείται από αυτό. Στη συνέχεια γίνεται συρραφή του σωλήνα. Μετά την αποκατάσταση θα βρίσκεται και πάλι σε πλήρη ετοιμότητα μάχης.
Το πιο ανεπιθύμητο αποτέλεσμα είναι η αφαίρεση του σωλήνα κατά τη διάρκεια μιας έκτοπης εγκυμοσύνης. Αυτό καταφεύγει μόνο στην πιο ακραία περίπτωση - εάν ένας σωλήνας σπάσει κατά τη διάρκεια μιας έκτοπης εγκυμοσύνης και η ζωή της γυναίκας βρίσκεται σε κίνδυνο. Όταν η επέμβαση είναι επιτυχής και ο δεύτερος σωλήνας παραμένει άθικτος, οι πιθανότητες να μπορέσει η γυναίκα να μείνει έγκυος με τον συνηθισμένο τρόπο εξακολουθούν να υπάρχουν.
Θα πρέπει να ληφθεί υπόψη ότι η χειρουργική επέμβαση για έκτοπη κύηση μπορεί να προκαλέσει την εμφάνιση συμφύσεων στην κοιλιακή κοιλότητα και τη λεκάνη. Επομένως, μια μακρά πορεία αποκατάστασης - αντιφλεγμονώδης θεραπεία - είναι απαραίτητη.
Νέα εγκυμοσύνη μετά από έκτοπη

Μετά από μια έκτοπη εγκυμοσύνη, μια γυναίκα μπορεί να προσπαθήσει να μείνει ξανά έγκυος. Αλλά πρέπει να προετοιμαστείτε σοβαρά για αυτό και να είστε βέβαιος να επισκεφτείτε έναν γιατρό, τόσο κατά τον προγραμματισμό της εγκυμοσύνης όσο και από τις πρώτες κιόλας ημέρες.
Σύμφωνα με στατιστικά στοιχεία, η πιθανότητα φυσιολογικής εγκυμοσύνης μετά από έκτοπη κύηση είναι 50%, ο κίνδυνος δεύτερης έκτοπης κύησης είναι 20% και η διάγνωση της υπογονιμότητας μετά από χειρουργική επέμβαση για έκτοπη κύηση γίνεται στο 30% των περιπτώσεων.
Τους πρώτους 2 μήνες μετά την επέμβαση, το σεξ είναι εξαιρετικά ανεπιθύμητο. Και ακόμη και αφού οι σύζυγοι γίνουν ξανά σεξουαλικά ενεργοί, θα πρέπει να λαμβάνουν αντισύλληψη για άλλους έξι μήνες. Ο καλύτερος τρόπος είναι να χρησιμοποιήσετε από του στόματος ορμονικά αντισυλληπτικά. Ίσως μετά το «υπόλοιπο» οι ωοθήκες να αρχίσουν να λειτουργούν με διπλασιασμένη δύναμη.
Κατά τη διάρκεια του χρόνου που θα προστατεύονται, οι σύζυγοι θα έχουν χρόνο να υποβληθούν σε εξετάσεις για σεξουαλικά μεταδιδόμενες λοιμώξεις, ιδίως γονόρροια και χλαμύδια, και, εάν χρειαστεί, να υποβληθούν σε θεραπεία. Η γυναίκα πρέπει να κάνει υπερηχογράφημα και να ελέγξει αν οι σάλπιγγες έχουν αλλάξει μετά την επέμβαση, να καθορίσει πόσο βατές είναι και αν υπάρχουν συμφύσεις, κύστεις ή ινομυώματα. Συνιστάται επίσης να πραγματοποιήσετε ενδοκρινολογική εξέταση - για παράδειγμα, ελέγξτε τη λειτουργία του θυρεοειδούς αδένα και ελέγξτε την αναλογία των ορμονών στο σώμα. Εάν έχετε χρόνιες παθήσεις, θα πρέπει να συμβουλευτείτε τους σχετικούς ειδικούς και να ακολουθήσετε αυστηρά τις συστάσεις τους.
Σε κάθε περίπτωση, πρέπει να είστε προετοιμασμένοι για το γεγονός ότι μια νέα εγκυμοσύνη μετά από μια έκτοπη εγκυμοσύνη μπορεί να μην συμβεί με την πρώτη ή ακόμη και τη δεύτερη προσπάθεια. Και όσο προχωρά, τόσο περισσότερο η γυναίκα θα αρχίσει να βασανίζεται από το ερώτημα πώς να μείνει έγκυος μετά από μια έκτοπη εγκυμοσύνη. Οποιοσδήποτε γιατρός θα απαντήσει: για αυτό, πρώτα απ 'όλα, πρέπει να ακολουθήσετε έναν υγιεινό τρόπο ζωής, να ξεκουραστείτε σωστά, να βεβαιωθείτε ότι κοιμάστε αρκετά, να είστε όσο το δυνατόν πιο νευρικοί, να θυμάστε όχι μόνο νόστιμο, αλλά και υγιεινό φαγητό και να απαλλαγείτε των κακών συνηθειών. Όλα αυτά τα μέτρα θα αποτελέσουν καλή προϋπόθεση για τη σύλληψη, τη γέννηση και τη γέννηση ενός υγιούς μωρού.
Ωστόσο, η πιθανότητα επανάληψης του ανεπιθύμητου σεναρίου είναι αρκετά υψηλή. Δυστυχώς, ο κίνδυνος είναι αρκετά υψηλός, καθώς μπορεί να δημιουργηθούν ουλές και συμφύσεις στις σάλπιγγες. Σε αυτή την περίπτωση, το γονιμοποιημένο ωάριο δεν θα μπορέσει να ξεπεράσει την απόσταση που το χωρίζει από τη μήτρα. Λόγω της λειτουργίας, η βατότητα των σωλήνων συχνά διακόπτεται. Για τους λόγους που αναφέρθηκαν παραπάνω, οι προσπάθειες να μείνετε ξανά έγκυος μπορεί να μην είναι ποτέ επιτυχείς. Εάν, ως αποτέλεσμα χειρουργικής επέμβασης για έκτοπη κύηση, αφαιρέθηκαν και οι δύο σωλήνες, οι πιθανότητες να συλλάβετε ένα παιδί μόνοι σας είναι μηδενικές.
Σε τέτοιες περιπτώσεις, οι γιατροί συνιστούν την καταφυγή στο οικολογικό. Μια έκτοπη κύηση είναι αδύνατη. Η εξωσωματική γονιμοποίηση μειώνει τον κίνδυνο επαναλαμβανόμενης έκτοπης κύησης στο απόλυτο μηδέν. Η ουσία της μεθόδου είναι ότι ως αποτέλεσμα της διέγερσης των ωοθηκών, αρκετά ωάρια ωριμάζουν στη μέλλουσα μητέρα. Αφαιρούνται από τις ωοθήκες και σε δοκιμαστικό σωλήνα, όπου διατηρούνται οι βέλτιστες συνθήκες για αυτό, συνδυάζονται με το σπέρμα του μελλοντικού μπαμπά. Τα προκύπτοντα έμβρυα ελέγχονται για ανωμαλίες. Τα πιο υγιή δείγματα εμφυτεύονται στη μήτρα. Όπως μπορείτε να δείτε, ένα γονιμοποιημένο ωάριο θα φτάσει σίγουρα στη μήτρα σε κάθε περίπτωση. Ένα άλλο πράγμα είναι ότι η πιθανότητα να εμφυτευθεί επιτυχώς το έμβρυο είναι περίπου 30-35%. Κι όμως, για τις γυναίκες που έχουν βιώσει ενδομήτρια εγκυμοσύνη, αυτή η μέθοδος είναι μερικές φορές η μοναδική ευκαιρία να βιώσουν την ευτυχία της μητρότητας.
Έτσι οι ειδικοί έχουν δίκιο: η εγκυμοσύνη μετά από μια έκτοπη εγκυμοσύνη είναι πιθανή. Απλά πρέπει να προσέχετε την υγεία σας και να ακολουθείτε αυστηρά τις συστάσεις των γιατρών.
Η έκτοπη κύηση είναι μια από τις πιο επικίνδυνες γυναικολογικές παθολογίες. Εάν η διάγνωση καθυστερήσει και χωρίς επείγουσα ιατρική φροντίδα, μια γυναίκα μπορεί να πεθάνει από επώδυνο σοκ και μεγάλη απώλεια αίματος. Ας δούμε ποιοι τύποι έκτοπης εγκυμοσύνης υπάρχουν, γιατί εμφανίζεται αυτή η παθολογία και ποιος είναι πιο επιρρεπής στην εμφάνισή της, πώς να διαγνώσετε αυτή την κατάσταση στα πρώτα στάδια και ποιες είναι οι συνέπειες.
Τύποι και αιτίες εμφάνισης. Κύριοι παράγοντες κινδύνου
Υπάρχουν τρεις τύποι έκτοπης εγκυμοσύνης: η ωοθηκική, η κοιλιακή και η σαλπιγγική. Όπως ίσως μαντέψατε, αυτά τα είδη διαφέρουν ως προς τον διαφορετικό εντοπισμό του γονιμοποιημένου ωαρίου. Φυσιολογικά, εμφυτεύεται στο τοίχωμα της μήτρας, αλλά κάτω από ορισμένα εμπόδια μπορεί να μην φτάσει στον προορισμό του και να εμφυτευθεί σε γειτονικό όργανο. Ο πιο συνηθισμένος τύπος έκτοπης κύησης είναι οι σαλπιγγικές. Κάθε τύπος έκτοπης εγκυμοσύνης έχει τις ίδιες αιτίες. Το κύριο είναι η απόφραξη των σαλπίγγων (ή ένας από τους σωλήνες, το γονιμοποιημένο ωάριο απλά δεν μπορεί να φτάσει στον στόχο του και ξεκινά την ανάπτυξή του έξω από το όργανο που δημιουργήθηκε για αυτό). Γιατί λοιπόν οι σωλήνες γίνονται αδιάβατοι;
1. Χρόνια σαλπιγγίτιδα.Αυτή είναι μια ασθένεια των σαλπίγγων, η οποία μπορεί να εμφανιστεί για διάφορους λόγους: λόγω σεξουαλικά μεταδιδόμενων λοιμώξεων, επεμβάσεων στους σωλήνες, φλεγμονωδών φαινομένων (που προκαλούνται, για παράδειγμα, από τεχνητή διακοπή της εγκυμοσύνης ή μια σπείρα που στέκεται στο μήτρα για μεγάλο χρονικό διάστημα) κλπ. Αντίστοιχα, όλα τα παραπάνω είναι τα αρχικά αίτια της έκτοπης κύησης.
2. Συγγενείς παθολογίες των σαλπίγγων.Αυτές μπορεί να είναι πρόσθετες τρύπες ή οι σωλήνες μπορεί να είναι ανεπαρκώς ανεπτυγμένοι. Αυτές οι παθολογίες εμφανίζονται στη μήτρα και προκαλούνται είτε από γενετικούς παράγοντες είτε είναι αποτέλεσμα τερατογόνων επιδράσεων. Γι' αυτό όλοι οι γιατροί συναγωνίζονται μεταξύ τους για να συστήσουν στις γυναίκες να σχεδιάζουν παιδιά, ώστε να μην συμβεί ξαφνικά στα αρχικά στάδια (όταν σχηματίζονται όλα τα όργανα και τα συστήματα του εμβρύου) η μητέρα πήρε φάρμακα που αντενδείκνυαν σε αυτήν. θέση, λαμβανόμενες δόσεις ακτινοβολίας απαράδεκτες για έγκυες γυναίκες (για παράδειγμα, ακτινογραφία) κ.λπ.
1. Γυναίκες που έμειναν έγκυες χρησιμοποιώντας εξωσωματική γονιμοποίηση.
2. Όσοι χρησιμοποιούν ενδομήτρια συστήματα ως αντισύλληψη (ο κίνδυνος είναι πολύ μικρότερος εάν χρησιμοποιηθεί μηχανικό και ορμονικό σπιράλ - Mirena).
3. Όσοι χρησιμοποιούν μη συνδυασμένα από του στόματος αντισυλληπτικά που δεν περιέχουν οιστρογόνα ως αντισύλληψη. Πρόκειται για τα λεγόμενα μίνι χάπια (Exluton, Microlut, Charozetta κ.λπ.). Συνήθως συνταγογραφούνται σε γυναίκες που έχουν αντενδείξεις στη λήψη συνδυασμένων από του στόματος αντισυλληπτικών. Ο αυξημένος κίνδυνος οφείλεται στη μειωμένη κινητικότητα των σαλπίγγων, μαζί με την ασθενή αντισυλληπτική δράση των φαρμάκων.
4. Γυναίκες που έχουν ήδη κάνει έκτοπο. Πιο συγκεκριμένα, εκείνες που χωρίς να μάθουν ακριβώς τα αίτια της και χωρίς θεραπεία, έμειναν ξανά έγκυες.
5. Κυρίες άνω των 35 ετών, ιδιαίτερα όσες έχουν διαγνωστεί με υπογονιμότητα. Δυστυχώς, δεν γινόμαστε υγιέστεροι με την ηλικία και οι λόγοι που συμβάλλουν στην ανάπτυξη συμφύσεων στις σάλπιγγες γίνονται όλο και πιο συχνοί όσο μεγαλώνουμε. Ωστόσο, με τον σωστό προγραμματισμό εγκυμοσύνης, ο κίνδυνος εμφάνισης VD σε γυναίκες μέσης ηλικίας δεν είναι μεγαλύτερος από ό,τι σε 20χρονες εκπροσώπους του ωραίου φύλου, που δεν ανησυχούν ιδιαίτερα για θέματα αντισύλληψης και γενικότερα για την υγεία τους.
Κύρια συμπτώματα και σημεία. Ιατρικές και κατ' οίκον διαγνωστικές μέθοδοι
Στα αρχικά στάδια μιας έκτοπης εγκυμοσύνης, τα σημάδια δεν είναι πάντα εμφανή, η διάγνωσή της είναι αρκετά περίπλοκη, αλλά εξακολουθούν να υπάρχουν αρκετά σχετικά συμπτώματα που υποδηλώνουν έμμεσα ευεξία και τα οποία δεν μπορούν να αγνοηθούν.
1. Αρνητικό ή ασθενώς θετικό τεστ εγκυμοσύνης. Συμβαίνει συχνά να έχουν ήδη εμφανιστεί τέτοια σημάδια μιας ενδιαφέρουσας κατάστασης όπως η καθυστέρηση της εμμήνου ρύσεως, η τοξίκωση και άλλα, η γυναίκα είναι σίγουρη ότι περιμένει παιδί, αλλά για κάποιο λόγο η δοκιμή δεν το επιβεβαιώνει. Φυσικά, αυτό δεν υποδηλώνει πάντα παθολογία. Για παράδειγμα, η περίοδος μπορεί να είναι πολύ μικρή (αυτό συμβαίνει με την καθυστερημένη ωορρηξία) ή η εξέταση μπορεί να είναι κακής ποιότητας. Μην ξεχνάτε την παραβίαση των οδηγιών κατά την εκτέλεση. Για παράδειγμα, εάν αξιολογήσετε το αποτέλεσμα όχι μετά από 5-10 λεπτά, όπως συνιστούν οι κατασκευαστές, αλλά μετά από 1 ώρα ή περισσότερο, η δεύτερη λωρίδα, η οποία αρχικά ήταν αρκετά φωτεινή, θα ξεθωριάσει.
2. Μπορείτε να επιβεβαιώσετε ή να διαψεύσετε τις αμφιβολίες σας κάνοντας μια εξέταση ανθρώπινης χοριακής γοναδοτροπίνης. Αυτή είναι η ίδια ορμόνη της οποίας η παρουσία ανιχνεύεται από το τεστ. Μόνο η επιλογή ανάλυσης είναι πιο αξιόπιστη - είναι δυνατό να εντοπιστούν σημάδια έκτοπης εγκυμοσύνης στα αρχικά στάδια, όταν άλλες μέθοδοι δεν είναι ενημερωτικές. Η συγκέντρωση της hCG αρχίζει να αυξάνεται στο αίμα από 8-10 ημέρες μετά τη σύλληψη. Και η hCG αυξάνεται σχεδόν 2 φορές κάθε μέρα. Στο Διαδίκτυο μπορείτε να βρείτε σημάδια που υποδεικνύουν τη διάρκεια της εγκυμοσύνης και τη φυσιολογική συγκέντρωση ανθρώπινης χοριακής γοναδοτροπίνης για κάθε περίοδο. Εάν είναι σημαντικά μικρότερο από το κανονικό, τότε μπορεί να υποψιαστεί κάποιος κάποιο είδος παθολογίας: ίσως πρόκειται για περίπτωση εμβρύου που έχει σταματήσει να αναπτύσσεται ή έλλειψη προγεστερόνης. Επίσης, τέτοια φαινόμενα στο σώμα γίνονται αντιληπτά ως σημάδια έκτοπης εγκυμοσύνης τις πρώτες ημέρες μετά τη σύλληψη.
3. Από περίπου 2-3 εβδομάδες καθυστέρησης της εμμήνου ρύσεως, ο γιατρός μπορεί να καθορίσει την ηλικία κύησης χρησιμοποιώντας γυναικολογική εξέταση. Έχει τις δικές του παραμέτρους, τις δικές του αποχρώσεις. Ένας έμπειρος γιατρός, με βάση το μέγεθος της μήτρας, μπορεί να καθορίσει την περίοδο με ακρίβεια την ημέρα. Ωστόσο, εάν η αναμενόμενη ηλικία κύησης δεν συμπίπτει με το μέγεθος της μήτρας, το μέγεθος αυτού του οργάνου είναι πολύ μικρό, ο γιατρός στέλνει τη γυναίκα για υπερηχογράφημα. Μια μικρή μήτρα + μειωμένα επίπεδα hCG δεν είναι μόνο συμπτώματα έκτοπης εγκυμοσύνης, αλλά και παγωμένης εγκυμοσύνης. Είναι πολύ σημαντικό να γίνει σωστή διάγνωση. Εάν σε μια υπερηχογραφική εξέταση δεν υπάρχει γονιμοποιημένο ωάριο στην κοιλότητα της μήτρας, τότε είναι πολύ πιθανό είτε να έχει συμβεί αποβολή (αλλά τότε η γυναίκα θα είχε παρατηρήσει εκκρίσεις από το γεννητικό σύστημα) είτε το γονιμοποιημένο ωάριο να έχει προσκολληθεί σε άλλο όργανο , και στη συνέχεια είναι απαραίτητο να γίνει επειγόντως διάγνωση και θεραπεία αυτής της παθολογίας. Πρέπει να σημειωθεί ότι κατά την εξέταση των εσωτερικών γεννητικών οργάνων με κολπικό αισθητήρα, στην περίπτωση ενδομήτριας εγκυμοσύνης, το γονιμοποιημένο ωάριο είναι σαφώς ορατό στην κοιλότητα όταν η hCG είναι πάνω από 2500 IU/l. Με τον κοιλιακό τύπο αγωγιμότητας (όταν κοιτάτε μέσα από το κοιλιακό τοίχωμα), σε επίπεδο πάνω από 6500 IU/l.
4. Σε μεγαλύτερες περιόδους, τα συμπτώματα της έκτοπης εγκυμοσύνης είναι πιο εμφανή. Κατά κανόνα, πρόκειται για αιματηρή ή κηλιδωτή έκκριση από τον κόλπο. Στις περισσότερες περιπτώσεις, η έκκριση συνοδεύεται από πόνο στο κάτω μέρος της κοιλιάς και στην περιοχή του οργάνου στον ιστό του οποίου εμφυτεύτηκε το ωάριο. Άλλα συμπτώματα είναι παρόμοια με την κανονική εγκυμοσύνη. Αυτό μπορεί να είναι τοξίκωση, διόγκωση των μαστικών αδένων, ελαφρώς αυξημένη θερμοκρασία σώματος, κ.λπ. Αλλά μερικές φορές αυτά τα σημάδια απουσιάζουν... Εάν η VB δεν τερματίστηκε αυθόρμητα (μερικές φορές το ίδιο το έμβρυο σταματά να αναπτύσσεται) και δεν υπήρχαν συμπτώματα έκτοπη κύηση στα αρχικά στάδια, μπορεί να συμβεί ρήξη του οργάνου στο οποίο εμφυτεύτηκε το ωάριο. Μόνο ένα όργανο του γυναικείου αναπαραγωγικού συστήματος είναι κατάλληλο για τεκνοποίηση - η μήτρα. Σε άλλα όργανα, οι ιστοί δεν είναι τόσο τεντωμένοι και δεν είναι προσαρμοσμένοι να τεκνοποιούν.
5. Τη στιγμή της ρήξης οργάνου και μετά, η γυναίκα βιώνει πολύ έντονο πόνο στην περιοχή του κατεστραμμένου οργάνου. Η αρτηριακή πίεση πέφτει απότομα και μπορεί να εμφανιστεί λιποθυμία. Μπορεί να υπάρχει ή να μην υπάρχει κολπική αιμορραγία. Σε πολλές περιπτώσεις, αρχίζει η εσωτερική αιμορραγία, αλλά δεν είναι λιγότερο επικίνδυνη. Εάν η αιμορραγία δεν σταματήσει εγκαίρως, και αυτό μπορεί να γίνει μόνο χειρουργικά, η γυναίκα μπορεί να πεθάνει.
Μέθοδοι θεραπείας
Όπως γράψαμε παραπάνω, η έκτοπη κύηση δεν απαιτεί θεραπεία μόνο σε περίπτωση διακοπής της ανάπτυξης. Σε αρκετά σπάνιες περιπτώσεις, αυτό συμβαίνει αυθόρμητα, χωρίς ιατρική παρέμβαση. Εάν όχι, τότε μπορείτε να σταματήσετε την ανάπτυξη του εμβρύου με τη βοήθεια ενός φαρμάκου. Αυτή η μέθοδος χρησιμοποιείται ενεργά στην Ευρώπη.
Ένα φάρμακο που σας επιτρέπει να απαλλαγείτε από μια έκτοπη εγκυμοσύνη μη χειρουργικά ονομάζεται Μεθοτρεξάτη. Είναι ανταγωνιστής του φολικού οξέος, απαραίτητος σύντροφος για την ανάπτυξη του εμβρύου. Αρχικά, η μεθοτρεξάτη χρησιμοποιήθηκε για χημειοθεραπεία σε ασθενείς με καρκίνο. Επειδή, όπως πιθανώς ήδη μαντέψατε, είναι αρκετά τοξικό. Πριν χορηγήσει το φάρμακο, ο γιατρός πρέπει να βεβαιωθεί ότι η γυναίκα δεν είναι έγκυος, ή πιο συγκεκριμένα, ότι η εγκυμοσύνη σίγουρα δεν αναπτύσσεται στη μήτρα. Για το λόγο αυτό σε ορισμένες περιπτώσεις γίνεται πρώτα απόξεση της κοιλότητας της μήτρας. Εάν το πρόβλημα επιλυθεί επιτυχώς με συντηρητική μέθοδο, δεν συνιστάται να μείνετε έγκυος για τους επόμενους 2-3 μήνες. Η μεθοτρεξάτη μπορεί να χρησιμοποιηθεί μόνο εάν το μέγεθος του ωαρίου δεν υπερβαίνει τα 3,5 cm Όσο μικρότερο είναι το μέγεθος του ωαρίου και της hCG, αντίστοιχα, τόσο μεγαλύτερη είναι η πιθανότητα να πάνε όλα καλά. Ιδιαίτερα καλά αποτελέσματα παρατηρούνται εάν το επίπεδο της ανθρώπινης χοριακής γοναδοτροπίνης είναι κάτω από 1000 IU/l, εφόσον δεν υπάρχουν εμφανή σημεία που προκαλούνται από έκτοπη κύηση, το τεστ εγκυμοσύνης δεν μετράει. Υπάρχουν επίσης αντενδείξεις για τη χρήση αυτού του φαρμάκου: νεφρική και (ή) ηπατική ανεπάρκεια, πεπτικό έλκος του στομάχου και του ορθού, λευκοπενία, καθώς και ορισμένες άλλες ασθένειες και παθολογικές καταστάσεις. Η μεθοτρεξάτη δεν πρέπει να χρησιμοποιείται κατά τη διάρκεια της γαλουχίας. Εάν δεν υπάρχει άλλη επιλογή, τότε ο θηλασμός θα πρέπει να σταματήσει. Αλλά εάν μέχρι εκείνη τη στιγμή μια γυναίκα έχει μόνο μία σάλπιγγα ή είναι άνω των 35 ετών, θα πρέπει να προσπαθήσει με κάθε τρόπο να διατηρήσει την αναπαραγωγική της υγεία, εάν προγραμματιστούν ακόμη παιδιά στο μέλλον.
Η συντηρητική θεραπεία της VB εμφανίστηκε όχι πολύ καιρό πριν και δεν χρησιμοποιείται ευρέως. Ο χειρουργικός τερματισμός εκτελείται πολύ πιο συχνά - λαπαροσκοπικά ή λαπαροτομικά. Στην πρώτη περίπτωση, μερικές από τις συνέπειες μιας έκτοπης εγκυμοσύνης μπορούν να αποφευχθούν, καθώς η επέμβαση πραγματοποιείται χωρίς άνοιγμα του κοιλιακού τοιχώματος, πράγμα που σημαίνει ότι η περίοδος ανάρρωσης είναι αισθητά μικρότερη, η γυναίκα επανέρχεται γρήγορα σε σχήμα και γίνεται λειτουργική. Οι λαπαροσκοπικές επεμβάσεις γίνονται με τη χρήση ειδικών οργάνων που εισάγονται στο εσωτερικό μέσω μικρών παρακεντήσεων. Δυστυχώς, δεν έχουν όλα τα ρωσικά νοσοκομεία τη δυνατότητα να κάνουν τόσο ήπιες χειρουργικές επεμβάσεις και αυτό δεν είναι πάντα εφικτό... Με τη λαπαροσκόπηση, είναι δυνατόν να διατηρηθεί η σάλπιγγα στην οποία έχει αναπτυχθεί το γονιμοποιημένο ωάριο. Αυτό είναι καλό με την έννοια ότι είναι ακόμα πιο εύκολο να μείνεις έγκυος με δύο σάλπιγγες παρά με μία... Ειδικά για γυναίκες άνω των 35 ετών που έχουν κάποια χρόνια νόσο. Αλλά μετά την επέμβαση, σε αρκετά σπάνιες περιπτώσεις, ο σωλήνας παραμένει καλά βατός μπορεί να σχηματιστούν και πάλι συμφύσεις, που είναι η κύρια αιτία της έκτοπης. Σε ορισμένες περιπτώσεις, είναι καλύτερο να αφαιρέσετε τον σωλήνα παρά να τον αφήσετε.
Είναι αδύνατη η λαπαροσκοπική αφαίρεση του γονιμοποιημένου ωαρίου εάν έχει υπερβεί τις επιτρεπόμενες διαστάσεις για αυτήν την επέμβαση (η διάμετρος της σάλπιγγας δεν υπερβαίνει τα 5 cm) ή βρίσκεται σε ορισμένα σημεία της σάλπιγγας (στο υποτυπώδες κέρας). δεδομένου ότι αυτό είναι πολύ επικίνδυνο από την άποψη της πιθανής σοβαρής αιμορραγίας, καθώς και της ήδη διακοπείσας VB, σοβαρής αιμορραγίας και σε σοβαρή κατάσταση της γυναίκας.
Όσον αφορά τους όρους μέχρι τους οποίους μπορεί να πραγματοποιηθεί μια έκτοπη κύηση. Όλα εξαρτώνται από τη θέση του εμβρύου. Έτσι, με σπάνιες μορφές VD - ωοθηκική, αυχενική ή κοιλιακή, εμφανίζονται εμφανή σημάδια ή εμφανίζεται διακοπή στο δεύτερο τρίμηνο και μερικές φορές στο τρίτο. Ωστόσο, η διάγνωση μπορεί να είναι δύσκολη και η ακριβής διάγνωση γίνεται μόνο με βάση τα δεδομένα που λαμβάνονται από την ιστολογική εξέταση του υλικού. Η πιο συχνή σαλπιγγική κύηση τερματίζεται, συνήθως στις 6-8 εβδομάδες.
Πιθανές συνέπειες έκτοπης κύησης, προετοιμασία για επόμενη εγκυμοσύνη
Μία από τις κύριες συνέπειες της VD είναι ο αυξημένος κίνδυνος επανεμφάνισης της κατάστασης. Όσες γυναίκες έχουν αφαιρέσει τη σάλπιγγά τους έχουν κίνδυνο 5% να επαναλάβουν την κατάσταση, ενώ όσες έχουν συγκρατήσει τη σάλπιγγα έχουν κίνδυνο έως και 20%. Αυτός είναι ο λόγος για τον οποίο όλοι οι εκπρόσωποι του ωραίου φύλου, που έχουν βιώσει αυτόν τον εφιάλτη τουλάχιστον μία φορά, θα πρέπει, μαζί με τον θεράποντα ιατρό τους, να ελαχιστοποιήσουν όλους τους παράγοντες κινδύνου και μόνο τότε να σχεδιάσουν ένα παιδί. Μέχρι αυτό το σημείο, θα πρέπει να προστατεύσετε προσεκτικά τον εαυτό σας από την εγκυμοσύνη.
Η πιο κοινή αιτία της VD είναι η απόφραξη των σαλπίγγων. Πρώτα απ 'όλα, πρέπει να απαλλαγείτε από παράγοντες κινδύνου - κατά κανόνα, πρόκειται για σεξουαλικά μεταδιδόμενες λοιμώξεις και διάφορες γυναικολογικές ασθένειες. Στη συνέχεια, συνιστάται να ελέγξετε τη βατότητα των σαλπίγγων (ή της υπόλοιπης). Αυτή η διαδικασία ονομάζεται υστεροσαλπιγγογραφία, η οποία συντομεύεται ως HSG. Η διαδικασία είναι ελαφρώς δυσάρεστη, αλλά όχι επώδυνη και συνήθως γίνεται χωρίς αναισθησία ή αναισθησία. Ένα ειδικό διάλυμα εγχέεται μέσω του τραχήλου της μήτρας στη μήτρα και τους σωλήνες χρησιμοποιώντας έναν εύκαμπτο σωληνίσκο και αφού γεμίσουν πλήρως, ο γιατρός λαμβάνει ακτινογραφίες. Εάν οι συμφύσεις είναι ορατές στις εικόνες, θα συνιστάται στην κυρία μια απλή χειρουργική επέμβαση (λαπαροσκοπική) για την αφαίρεση των συμφύσεων. Τότε μια προηγούμενη έκτοπη εγκυμοσύνη είναι απίθανο να έχει αρνητικές συνέπειες.
Εάν η εναπομείνασα σάλπιγγα είναι σε πολύ κακή κατάσταση ή εάν λείπουν και οι δύο σάλπιγγες, συνιστάται σε μια γυναίκα που θέλει να φέρει και να γεννήσει μόνη της ένα παιδί να υποβληθεί σε εξωσωματική γονιμοποίηση ή ICSI. Για να γίνει μητέρα με αυτόν τον τρόπο, μια γυναίκα δεν χρειάζεται σάλπιγγες. Πρώτον, πραγματοποιείται ειδική ορμονική προετοιμασία, ως αποτέλεσμα της οποίας η γυναίκα παράγει πολλά ωάρια ταυτόχρονα. Γονιμοποιούνται τεχνητά με το σπέρμα του συντρόφου (ή το σπέρμα δότη, εάν η κυρία είναι ανύπαντρη) και τα ήδη γονιμοποιημένα ωάρια τοποθετούνται στο προετοιμασμένο ενδομήτριο της μήτρας. Εμφυτεύονται 1-3 ωάρια. Αλλά αποτυχίες συμβαίνουν και όταν η διαδικασία πρέπει να επαναληφθεί, και είναι αρκετά ακριβή... Αλλά σε τι θα πήγαινες για να γίνεις μητέρα! Δυστυχώς, δεν καταλαβαίνουν όλοι τι είναι η έκτοπη εγκυμοσύνη - τα σημάδια και οι συνέπειές της φαίνονται ασαφή. Εάν φροντίζετε την υγεία σας από νεαρή ηλικία, χρησιμοποιείτε την κατάλληλη προστασία, δεν αλλάζετε συχνά σεξουαλικούς συντρόφους και δεν καθυστερείτε να κάνετε παιδιά, ο κίνδυνος εμφάνισης έκτοπης εγκυμοσύνης θα είναι ελάχιστος.
Η έκτοπη (έκτοπη) εγκυμοσύνη είναι μια σοβαρή απειλητική για τη ζωή παθολογία κατά την οποία το γονιμοποιημένο ωάριο εμφυτεύεται και αρχίζει να αναπτύσσεται έξω από τη μήτρα. Στη γυναικολογική πρακτική, η προσκόλληση και η διαίρεση ενός ζυγωτού, ενός ωαρίου που γονιμοποιείται από ένα σπέρμα, παρατηρείται συχνότερα στη σάλπιγγα, αλλά υπάρχουν περιπτώσεις εμφύτευσής του στο τοίχωμα της ωοθήκης, στο επιθήλιο του τραχηλικού σωλήνα ή σε το υποτυπώδες κέρας του. Μετά την εξωσωματική γονιμοποίηση, είναι πιθανό το γονιμοποιημένο ωάριο να στερεωθεί στην κοιλιακή κοιλότητα, όπου προσκολλάται στα έντερα ή σε οποιοδήποτε άλλο όργανο. Τα αίτια της έκτοπης εγκυμοσύνης είναι καλά γνωστά στους μαιευτήρες και τους γυναικολόγους, αλλά είναι δύσκολο να προβλεφθεί εκ των προτέρων πού θα στερεωθεί το ωάριο που γονιμοποιήθηκε από το σπέρμα και να αποφευχθεί η παθολογία.
Είναι πολύ σημαντικό να εγγραφείτε και να παρακολουθείστε από γυναικολόγο από τις πρώτες εβδομάδες της κύησης. Οι τακτικές προγραμματισμένες εξετάσεις και οι σύγχρονες ενημερωτικές διαγνωστικές μέθοδοι, όπως το υπερηχογράφημα, η λαπαροσκόπηση, καθιστούν δυνατή την ανίχνευση της παρουσίας αυτής της παθολογίας με υψηλή αξιοπιστία και την άμεση χειρουργική επέμβαση.
Η μήτρα είναι το μόνο όργανο που έχει σχεδιαστεί για την πλήρη ανάπτυξη και ανάπτυξη του εμβρύου σε αυτήν. Εάν για ορισμένους λόγους το αυγό προσκολλάται και αρχίζει να διαιρείται σε άλλο όργανο, τότε συνήθως αυτό καταλήγει στη ρήξη του, η οποία είναι γεμάτη σοβαρές συνέπειες - βαριά εσωτερική αιμορραγία, διακοπή της λειτουργίας αυτού του οργάνου και ακόμη και απειλή για τη γυναίκα ΖΩΗ.
Οι τύποι της έκτοπης εμβρυϊκής ανάπτυξης διαφέρουν ως προς τη θέση στερέωσης του ζυγώτη.
Σαλπιγγική εγκυμοσύνη
Αυτή είναι η πιο συχνά διαγνωσθείσα μορφή έκτοπης κύησης (εντοπίζεται στο 95-97,7% των περιπτώσεων). Χαρακτηρίζεται από την προσκόλληση ενός γονιμοποιημένου ωαρίου σε διάφορα μέρη μιας από τις σάλπιγγες. Η πιο κοινή είναι η κύηση με τη δεξιά σαλπιγγική κύηση. Η πιο κοινή θέση στερέωσης του ζυγώτη είναι η αμπούλα. Λιγότερο συχνά, ένα προσκολλημένο ωάριο βρίσκεται στο μεσαίο τμήμα, ακόμα λιγότερο συχνά - στις λάχνες (ινίδια) στο τέλος του σωλήνα και πολύ σπάνια - στο τμήμα της μήτρας.
Εγκυμοσύνη ωοθηκών
Κατατάσσεται δεύτερη σε συχνότητα ανίχνευσης (έως 1,3% των περιπτώσεων). Η ωοθηκική εγκυμοσύνη μπορεί να είναι ενδοθυλακική και ωοθηκική. Με το πρώτο, το ωάριο γονιμοποιείται και παραμένει στο ωοθυλάκιο, με το δεύτερο, εμφυτεύεται στην ωοθήκη από έξω. Οι ενδοθυλακικές διαρκούν περισσότερο, αφού ο εμβρυϊκός σάκος σπάει αργότερα από ότι με την ωοθήκη.
Κοιλιακή εγκυμοσύνη
Όχι περισσότερο από το 1,4% των περιπτώσεων συμβαίνει όταν ένα γονιμοποιημένο ωάριο προσκολλάται σε ένα από τα κοιλιακά όργανα.
Υπάρχουν 2 επιλογές για κοιλιακή εγκυμοσύνη:
- Πρωταρχικός. Ο ζυγώτης εισέρχεται αμέσως στην κοιλιακή κοιλότητα, όπου προσκολλάται στα έντερα, τη σπλήνα ή άλλο όργανο.
- Δευτερεύων.Ο ζυγώτης εμφυτεύεται πρώτα στο τοίχωμα της σάλπιγγας και μετά από αποβολή των σαλπίγγων απορρίπτεται και, εισερχόμενος στην κοιλιακή κοιλότητα, στερεώνεται σε κάποιο όργανο ή περιτόναιο.
Οι πιο συχνές αιτίες της έκτοπης σαλπιγγικής κύησης:
- όψιμη αναπαραγωγική ηλικία?
- μακροχρόνια χρήση αντισύλληψης.
- συμφύσεις σωλήνων ή συμπίεση τους από όγκο.
Αυχενική εγκυμοσύνη
Αυτή η σοβαρή μορφή παθολογίας αντιπροσωπεύει το 0,1-0,4% των περιπτώσεων του συνολικού αριθμού των έκτοπων κυήσεων. Με αυτό γίνεται η στερέωση του ζυγωτού και η περαιτέρω ανάπτυξη του εμβρύου στον αυχενικό σωλήνα της μήτρας. Η βαθιά διείσδυση των λαχνών του γονιμοποιημένου ωαρίου στους μύες της μήτρας οδηγεί στην καταστροφή των αιμοφόρων αγγείων και των ιστών. Μια τέτοια εγκυμοσύνη εκδηλώνεται κλινικά με αιμορραγία διαφόρων βαθμών έντασης - από μέτρια έως βαριά.
Απειλή για τη ζωή της γυναίκας αποτελεί η υπερβολική εσωτερική αιμορραγία, η οποία στο 75-87% των περιπτώσεων είναι η κύρια αιτία θανάτου για μια γυναίκα και σπανιότερα η ανάπτυξη σήψης.
Παράγοντες κινδύνου:
- πολλαπλές και/ή διαγνωστικές απόξεση.
- σύνδρομο Asherman;
- επεμβάσεις στη μήτρα.
Έκτοπη κύηση στο υποτυπώδες κέρατο της μήτρας
Αντιπροσωπεύει το 0,2-0,9% των περιπτώσεων. Ο κύριος λόγος είναι ανωμαλίες στο σχήμα της μήτρας. Εάν μια γυναίκα έχει παθολογία στην ανάπτυξη του αναπαραγωγικού οργάνου και έχει ένα επιπλέον κέρατο της μήτρας, τότε υπάρχει μεγάλη πιθανότητα να εμφανιστεί έκτοπη εγκυμοσύνη σε αυτό το τμήμα.
Ενδοσυνδετική έκτοπη κύηση
Πολύ σπάνια (0,1% των περιπτώσεων) παρατηρήθηκε παθολογία εγκυμοσύνης, κατά την οποία ο ζυγώτης, μετά τη ρήξη της σάλπιγγας, προσκολλάται στα φύλλα του πλατύ συνδέσμου της μήτρας, μεταξύ των οποίων αρχίζει να αναπτύσσεται το έμβρυο.
Πολύδυμη εγκυμοσύνη
Ανιχνεύεται εξαιρετικά σπάνια. Σε αυτή την περίπτωση, το ένα γονιμοποιημένο ωάριο στερεώνεται και αρχίζει να διαιρείται, όπως είναι αναμενόμενο, μέσα στη μήτρα και το άλλο έξω από αυτήν.
Αιτίες έκτοπης εγκυμοσύνης
Υπάρχουν πολλοί αιτιολογικοί παράγοντες που οδηγούν σε διακοπή της προώθησης ενός γονιμοποιημένου ωαρίου στην κοιλότητα της μήτρας. Εξαιτίας αυτών, το αυγό προσκολλάται σε ένα άτυπο μέρος.

Ας εξετάσουμε τους κύριους λόγους για την εμφάνιση οποιασδήποτε μορφής έκτοπης εγκυμοσύνης στα αρχικά στάδια.
Παθολογία της δομής ή ασθένεια των σαλπίγγων
Μεταξύ των αναπτυξιακών ανωμαλιών, παρατηρούνται βοηθητικές σάλπιγγες, απλασία κ.λπ. Αυτά και άλλα ελαττώματα στην ανάπτυξη των αναπαραγωγικών οργάνων σχηματίζονται σε ένα θηλυκό παιδί κατά την ενδομήτρια ανάπτυξη. Αυτό οφείλεται στις κακές συνήθειες της μητέρας, στη λήψη παράνομων φαρμάκων, στις λοιμώξεις των γεννητικών οργάνων και στην έκθεση στην ακτινοβολία.
Η χρόνια μολυσματική φλεγμονή των σαλπίγγων – σαλπιγγίτιδα – οδηγεί σε διαδικασία συγκόλλησης. Το νευρομυϊκό σύστημα υποφέρει, το οποίο επηρεάζει αμετάβλητα τη συσταλτική λειτουργία, γι' αυτό και διαταράσσεται η περισταλτική του σωλήνα. Αυτός είναι ο κύριος λόγος για την απόφραξη του γονιμοποιημένου ωαρίου μέσω των σαλπίγγων, όπου και παραμένει.
Ενδομητρίωση
Ονομάζουν την παθολογική ανάπτυξη του ενδομητρίου, του αδενικού ιστού της μήτρας, έξω από την ίδια τη μήτρα, στην περίπτωσή μας - σε μία ή και στις δύο σάλπιγγες, η οποία οδηγεί σε ανισορροπία στις διαδικασίες συστολής / χαλάρωσης των μυών των σωλήνων . Η περισταλτικότητα διαταράσσεται και ο ζυγώτης δεν έχει χρόνο να φτάσει στη μήτρα, προσκολλώντας τον εαυτό του στο τοίχωμα του σωλήνα.
Επανορθωτική πλαστική χειρουργική στις σάλπιγγες
Στο 25% των περιπτώσεων, ακόμη και μετά από ελάχιστα επεμβατικές ενδοσκοπικές επεμβάσεις που γίνονται με σύγχρονο εξοπλισμό, διαγιγνώσκεται έκτοπη κύηση.
Κακοήθη ή καλοήθη νεοπλάσματα στη λεκάνη
Για παράδειγμα, με έναν όγκο των ωοθηκών, η τοπογραφική σχέση των οργάνων διαταράσσεται, η σάλπιγγα συμπιέζεται, γεγονός που καθιστά δύσκολη τη διέλευση ενός γονιμοποιημένου ωαρίου.
Τεχνητή γονιμοποίηση
Η εξωσωματική γονιμοποίηση παραμένει ο μόνος τρόπος σύλληψης παιδιού μετά από χειρουργική αφαίρεση των σαλπίγγων και σε άλλες περιπτώσεις υπογονιμότητας. Αν και το ωάριο μετά την τεχνητή γονιμοποίηση τοποθετείται απευθείας στην κοιλότητα της μήτρας, αλλά, παραδόξως, συχνά εμφυτεύεται αλλού. Κάθε 20η εξωσωματική γονιμοποίηση οδηγεί σε έκτοπη κύηση.
Αντισύλληψη
Οι λόγοι για την ανάπτυξη ενός εμβρύου έξω από τη μήτρα μπορεί να είναι:
- Χρήση ενδομήτριας συσκευής. Προστατεύει μηχανικά το γονιμοποιημένο ωάριο από την προσκόλληση στο τοίχωμα της μήτρας, αλλά δεν αποκλείει την πιθανότητα στερέωσης στους σωλήνες ή σε άλλο άτυπο μέρος.
- σαν ένα μίνι χάπι. Τα αντισυλληπτικά χάπια χωρίς οιστρογόνα συνταγογραφούνται σύμφωνα με ενδείξεις μόνο για μια συγκεκριμένη κατηγορία γυναικών: βαριές καπνίστριες, θηλάζουσες μητέρες πριν το μωρό γίνει έξι μηνών κ.λπ. Τέτοια OC δεν μπορούν να καταστείλουν πλήρως τη διαδικασία ωορρηξίας, επομένως στις παραπάνω περιπτώσεις η χρήση είναι δικαιολογημένη. Σε άλλες γυναίκες, μια τέτοια αντισύλληψη μπορεί να οδηγήσει στην προσκόλληση του ζυγώτη στο τοίχωμα ενός άλλου οργάνου.
Αλλοι λόγοι
Επίσης, οι αιτίες της έκτοπης εγκυμοσύνης μπορεί να είναι:
- σεξουαλική βρεφική ηλικία?
- συγγενείς ανωμαλίες της δομής και της ανάπτυξης της μήτρας.
- ορμονική ανισορροπία?
- ασθενής κινητική δραστηριότητα του σπέρματος.
Παράγοντες που αυξάνουν τον κίνδυνο έκτοπης εγκυμοσύνης
Τέτοιοι δυσμενείς παράγοντες περιλαμβάνουν:
- προηγούμενη εγκυμοσύνη με εμβρυϊκή ανάπτυξη εκτός της μήτρας (7-13 φορές αυξάνει την πιθανότητα επαναλαμβανόμενης έκτοπης εγκυμοσύνης).
- σεξουαλικά μεταδιδόμενες λοιμώξεις, ειδικά χλαμύδια.
- επαναλαμβανόμενες αμβλώσεις ή αναγκαστική διαγνωστική και θεραπευτική απόξεση.
- κάπνισμα;
- υπερδιέγερση των ωοθηκών με σκοπό τη φυσική σύλληψη.
- ενδοκρινικές διαταραχές.

- Σε επαφή με 0
- Google+ 0
- Εντάξει 0
- Facebook 0